
El páncreas es una glándula larga y plana ubicada detrás del estómago, en la parte superior del abdomen. Su principal objetivo es producir hormonas y enzimas digestivas, que regulan cómo el cuerpo procesa la glucosa.
Esta glándula, como cualquier parte del cuerpo, también puede inflamarse y llevar a lo que se conoce como pancreatitis. Seguramente has escuchado en más de una ocasión hablar de esta patología, pero lo que quizá desconozcas es que hay dos tipos: pancreatitis crónica y aguda.
La pancreatitis crónica es recurrente, pero, la aguda comienza repentinamente y puede llegar a ser muy fatal para la persona. En este artículo, nos vamos a centrar en esta última y te explicaremos en qué consiste exactamente, cuáles son sus causas y síntomas y cómo puede tratarse.
¿En qué consiste la pancreatitis aguda?
La pancreatitis aguda es, básicamente, una inflamación del páncreas. Se caracteriza porque es dolorosa, se desarrolla rápidamente y, en algunos casos, puede ser muy grave.
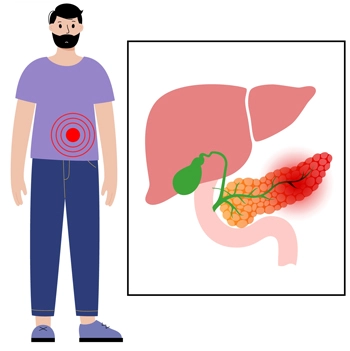 En esta inflamación, los químicos digestivos (enzimas) que se producen en el páncreas se activan y comienzan a “digerir” partes del páncreas. Normalmente, solo se activan después de llegar a la parte del intestino que se encuentra justo debajo del estómago. Esto conduce a una variedad de reacciones químicas que provocan la inflamación en el páncreas.
En esta inflamación, los químicos digestivos (enzimas) que se producen en el páncreas se activan y comienzan a “digerir” partes del páncreas. Normalmente, solo se activan después de llegar a la parte del intestino que se encuentra justo debajo del estómago. Esto conduce a una variedad de reacciones químicas que provocan la inflamación en el páncreas.
En la mayoría de los casos, la inflamación es leve, se resuelve sin tratamiento y suele desaparecer en una semana, aproximadamente. No obstante, en otros casos, la pancreatitis aguda puede agravarse rápidamente y desencadenar complicaciones potencialmente fatales, puesto que partes del páncreas y los tejidos circundantes pueden morir.
Las enzimas y sustancias químicas pancreáticas pueden ingresar al torrente sanguíneo y causar inflamación, además de dañar a otros órganos del cuerpo. Esto, como veremos más adelante, puede provocar shock, insuficiencia cardíaca o insuficiencia renal, entre otras.
En España, la incidencia de pancreatitis aguda va de 100 a 400 nuevos casos al año por cada 100.000 habitantes. Sin embargo, lo más probable es que esta cifra no incluya los casos leves que se resuelven sin evaluación o tratamiento médico.
¿Cuáles son sus causas de esta patología?
La pancreatitis aguda es relativamente rara, pero, como hemos comentado anteriormente, puede ser grave. En este sentido, los cálculos biliares, las infecciones y el abuso de alcohol son las causas más comunes de esta patología.
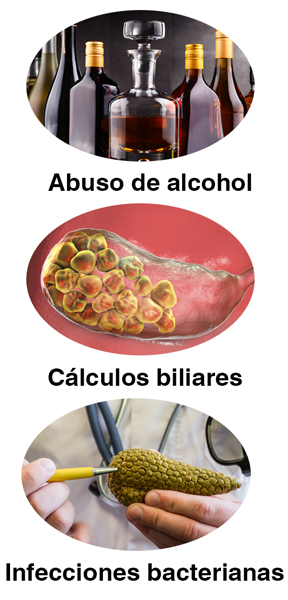 Alrededor de un tercio de los casos de pancreatitis aguda están asociados con el alcohol, aunque la relación todavía no está del todo clara. Si bien el alcohol en sí no daña las células del páncreas, sí que las vuelve más sensibles a daños por otras causas como tabaquismo, el alto contenido en grasas o las infecciones.
Alrededor de un tercio de los casos de pancreatitis aguda están asociados con el alcohol, aunque la relación todavía no está del todo clara. Si bien el alcohol en sí no daña las células del páncreas, sí que las vuelve más sensibles a daños por otras causas como tabaquismo, el alto contenido en grasas o las infecciones.
Muchos pacientes con pancreatitis alcohólica crónica tienen antecedentes de pancreatitis aguda recurrente provocada por el abuso de alcohol.
Los cálculos biliares son la causa más común. Se trata de pequeñas formaciones en forma de guijarros que se desarrollan en la vesícula biliar. De esta forma, puede pasar a través del conducto biliar y salir a una parte del intestino justo después del estómago, es decir, al duodeno.
Por lo general, esto no causa ningún problema, pero, a veces, los cálculos biliares pueden atascarse a medida que salen de los conductos biliares hacia los intestinos. Este bloqueo afecta al páncreas, evita que este libre sus enzimas en los intestinos y desencadena una pancreatitis.
Si esta patología está relacionada con los cálculos biliares, generalmente se recomienda la extirpación de la vesícula antes de que el paciente salga del hospital.
Por otro lado, las infecciones bacterianas también pueden provocar pancreatitis aguda, como la salmonelosis o la enfermedad del legionario, que es una infección causada por la bacteria Legionella pneumophila. También puede ser causada por virus, como la hepatitis B, citomegalovirus o virus varicela-zóster.
Lo cierto es que más del 10 % de todos los casos de pancreatitis se denominan idiopáticos, es decir, no tienen una causa obvia. Esto se debe a que, además de las tres principales causas que hemos comentado, existen otras que no son tan comunes.
Por ejemplo, unos niveles altos de triglicéridos en la sangre, niveles altos de calcio en sangre, estructura anormal del páncreas, lesión o cirugía alrededor del páncreas, infecciones por parásitos o efectos secundarios poco comunes de algunos medicamentos.
También existe una forma rara de pancreatitis que puede heredarse de uno de los padres y una causa autoinmune, en el que el propio sistema inmunológico ataca al páncreas. Esto último puede estar asociado con otras enfermedades autoinmunes, como el síndrome de Sjögren o la cirrosis biliar primaria.
Síntomas de la pancreatitis aguda
Por lo general, un paciente con pancreatitis aguda experimentará una aparición repentina de dolor en el centro de la parte superior del abdomen, debajo del esternón. Gradualmente, se volverá más intenso hasta que sea un dolor constante.
Este dolor, justo debajo de las costillas, es el síntoma principal habitual y, con el paso del tiempo, puede volverse severo y extenderse hacia la espalda.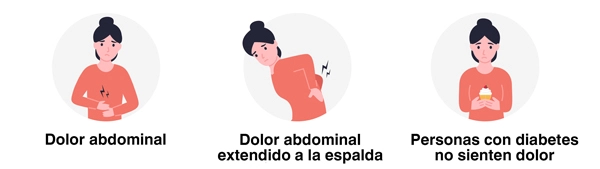
No obstante, en personas que tienen diabetes o problemas renales, es posible que padezcan pancreatitis aguda, pero no sientan ningún dolor.
Por otro lado, es importante destacar que la pancreatitis aguda causada por cálculos biliares se desarrolla más rápidamente, mientras que la que, en la que es causada por el alcohol, los síntomas se desarrollan más lentamente y durante varios días.
A parte del dolor en la parte superior del abdomen, también pueden presentarse otros síntomas, como vómitos, náuseas, diarrea, pérdida de apetito, pulso rápido, dolor al toser, fiebre, ictericia y malestar general. Además, la pancreatitis aguda también puede agravarse y afectar a otros órganos, como el corazón o los pulmones. También puede perder líquido en el cuerpo y tener la presión arterial baja, lo que puede provocar desmayos.
Además, la pancreatitis aguda también puede agravarse y afectar a otros órganos, como el corazón o los pulmones. También puede perder líquido en el cuerpo y tener la presión arterial baja, lo que puede provocar desmayos.
Tratamientos de la pancreatitis aguda
El tratamiento de la pancreatitis aguda dependerá de si es leve o grave. En casos leves, el riesgo de complicaciones es pequeño, por lo que el principal objetivo del tratamiento es mantener la función corporal y aliviar los síntomas mientras el páncreas se repara a sí mismo.
 Así, este tratamiento incluye analgésicos, ya que la pancreatitis puede ser moderada o muy dolorosa, sondas nasogástricas, para eliminar el exceso de líquido y aire, reposo intestinal y prevención de la deshidratación.
Así, este tratamiento incluye analgésicos, ya que la pancreatitis puede ser moderada o muy dolorosa, sondas nasogástricas, para eliminar el exceso de líquido y aire, reposo intestinal y prevención de la deshidratación.
La deshidratación a menudo acompaña a la pancreatitis y puede empeorar los síntomas y las complicaciones. Por eso, se suele administrar líquido por vía intravenosa durante las primeras 24 a 48 horas.
En la pancreatitis aguda grave, suele haber algo de muerte tisular o necrosis. Esto aumenta el riesgo de sepsis, una infección bacteriana grave que puede afectar a todo el cuerpo y provocar daño o insuficiencia en múltiples órganos.
Este tipo de pancreatitis también puede causar un shock hipovolémico debido a la pérdida severa de sangre y líquidos, que pueden hacer que el corazón no pueda bombear sangre al cuerpo.
El tratamiento para esta pancreatitis incluye tratamiento en la Unidad de Cuidados Intensivos, sobre todo las inyecciones de antibióticos, que tienen como objetivo detener el desarrollo de cualquier infección en el tejido muerto.
Además, también se administran líquidos intravenosos, que ayudan a mantener la hidratación y prevenir el shock hipovolémico, y se da asistencia respiratoria, para ayudar al paciente a respirar mejor. Las sondas de alimentación proporcionan la nutrición adecuada y, en algunos casos, es posible que se necesite una cirugía para extirpar el tejido muerto.
 En este sentido, el paciente permanecerá en la UCI hasta que ya no tenga riesgo de insuficiencia orgánica, shock hipovolémico y sepsis.
En este sentido, el paciente permanecerá en la UCI hasta que ya no tenga riesgo de insuficiencia orgánica, shock hipovolémico y sepsis.
Por otro lado, también hay un tratamiento para la pancreatitis que ha sido causada por cálculos biliares. En este caso, el paciente puede someterse a una cirugía o una colangiopancreatografía retrógrada endoscópica (CPRE).
Una vez que se extraen los cálculos biliares, se recomienda que el paciente siga una dieta especial para reducir el colesterol en sangre, que puede estimular el crecimiento de estos cálculos.
 Llámanos
Llámanos
